آشنایی با ساختمان و فیزیولوژی پوست بدن انسان
آشنایی با پوست بدن
پوست یک ارگان حیاتی است که بدون آن هیچ موجودی قادر به ادامه حیات نیست. پوست بعنوان وسیعترین عضو زنده بدن، درحقیقت یکی ار پیچیده ترین، جالبترین و پرکارترین اعضاء نیز به شمارمی آید. دستاوردها و تحقیقات انجام شده در زمینه شناخت ساختار و عملکرد پوست در بدن طی دهه گذشته از مجموعه مطالعات دو قرن اخیر بیشتر و مؤثر تر بوده است .
وظایف پوست :
– بدن را در مقابل آسیبهای مکانیکی ، حرارت وتابش شدید نور محافظت می کند(سیستم دفاع مکانیکی).
– از نفوذ مواد شیمیایی و ورود میکروبها و میکرو ارگانیسمها به بدن جلوگیری می نماید(سیستم دفاع ایمونولوژیکی) .
– برخی از مواد مضر حاصل از فعالیتهای متابولیسمی در سیستم گوارشی و کبد را دفع میکند.- هورمونها و آنزیمها را درداخل بدن حفظ می کند.
– به عنوان یک عضو لامسه خارجی ، پیامهای حسی را از طریق اعصاب به مغز و مراکز عصبی منتقل می کند .
– به کمک سلولهای لانگرهانس ، نقش مهمی را در سیستم ایمنی بدن ایفا می نماید .
– نشان دادن نژاد هر فرد (سیاه پوست-سفید پوست و غیره)
– نشان دادن جنسیت هر فرد (مرد و زن (
– مانع از تبخیر شدن آب بدن. تنظیم حرارت بدن و سدی در برابر از دست دادن دمای داخلی بدن.
اجزا و ساختمان پوست :
در هر اینچ مربع از پوست ، با ضخامت متغیر بین ۱mm تا ۴mm ، اجزا ی متعددی را می توان مشاهده نمود که با تعداد شگفت آوری در کنار هم به ایفای نقش خود می پردازند. ۶۵۰ غده مترشحه عرق, ۶۵ فولیکول مو, ، ۱۹ یارد مویرگهای ظریف خونی ، هزاران سلول لامسه ، پایانه عصبی و سلولهای لانگرهانس در هر اینچ مربع از پوست در کنار هم قرار دارند که علاوه بر آنها سلولها ی ملانو سیت و آنزیمهای تیروزیناز ( سازنده ملانین ) را نیز باید اضافه نمود .
به طور کلی دو نوع غده در داخل پوست وجود دارند :
۱- غدد مترشحه چربی
۲- غدد مترشحه عرق
معمولا دهانه هر کدام از غدد چربی به یک فولیکول مو باز می شود ، اما در بعضی از موارد در پای هر فولیکول مو چند غده چربی وجود دارد که سبب تجمع چربی) (sebum بر روی پوست می گردد.
غدد عرق عمیقا “ در داخل لایه های زیرین پوست ( دوم) به صورت پایانه های فنری شکل ریشه دوانده اند که توسط یک لوله تو خالی جهت دفع عرق از لایه های بالاتر (اپیدرم ) عبور کرده و دهانه کوچک آن در سطح پوست باز می شود .
شایان ذکر است تعریق سبب پاکسازی پوست که همانا خروج آلودگیها از خلال دهانه کوچک مزبور می باشد ، نمی گردد.
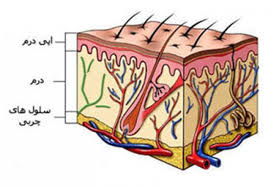
لایه های پوست :
سطح پوست از تجمع سلولهای مرده تشکیل شده است . زیر این سطح، سه لایه جداگانه بسیار نازک به شرح ذیل وجود دارند :
۱) اپیدرم
۲) درم
۳) هیپودرم
اپیدرم :
اپیدرم که ضخامتش از ۰/۰۴ تا ۱/۶ میلی متر متغییر می باشد ،لایه مهمی است .سلولهای لانگرهانس که ایمنی پوست را برعهده دارد ، ملانوسیتها و آنزیم تیروزیناز که عهده دار تولید رنگدانه های ملانین و تنظیم رنگ پوست است ،در این لایه قرار دارند.
محصولات آرایشی و بهداشتی نظیر پاک کننده ها ،لایه بردار ها ، ترمیم کنند ه ها یا مرطوب کننده ها نیز بر این لایه تاثیر می گذارد .
چرا اپیدرم مهم است ؟
– اپیدرم مسئول زیبایی و شادابی ظاهری پوست است .
– پوست را در مقابل خشک شدن ( از دست دادن رطوبت ) ، نفوذ مواد شیمیایی مضر ومیکروبها حفاظت می نماید .
– اپیدرم یک لایه فعال متابولیکی است که سنتز چربیها (لیپیدها ) را برعهده دارد .
– اولین سد دفاعی در مقابل حمله مواد اکسید کننده در بدن به شمـار می رود.
– عوامـل مقـابله کننـده با رادیـکالـهای آزاد نظـیـر ویـتامـین E وC و Superoxide Dismutase در این لایه رار دارند.
– قابلیت نگهداری مقادیر متنابهی از سرامیدها و glycosaminoglycons را دارا می باشد .
– اپیدرم حاوی مقدار زیادی آب است . هرچه بدن جوانتر باشد ، آب بیشتری در پوست وجود دارد .با افزایش سن ظرفیت نگهداری آب در پوست کاهش می یابد و در نتیجه پوست به سمت خشک و چروک شدن متمایل می گردد .
– اپیدرم ، علاوه بر این ، اولین سد دفاعی بدن در مقابل هجوم میکروبی محیط اطراف بدن به شمار می آید که در این میان عملکرد خود را مدیون حضور سلولهای لانگر هانس می باشند .
سلولهای لانگرهانس بسیار به تابش اشعه ماوراء بنفش حساسند .حتی تابش خفیفی از اشعه ماوراء بنفش قادر است سلولهای لانگرهانس را از بین ببرد که این مسئله می تواند به کاهش ایمنی سطح بدن منجر شود .همچنین با افزایش سن ، به طور طبیعی تعداد این سلولها کاهش می یابد که این خود می تواند دلیلی برای افزایش شیوع سرطان در افراد مسن نسبت به جوانان باشد .
در سطوح تحـتانی لایه اپیـدرم ، سلولـها از طریق تقسیم میتـوزی ، تکثیر می یابند . هر سلول ، با حفظ سلول والد توانایی تولید یک سلول جدید را نیز دارا می باشد . سلول جوانتـر در جای خـود باقی مانده و سلول پیـرتر از لایـه های اپیدرم رد شده و به سطح می رسد . این سلولها ضمن حرکت خود به سطوح بالاتر با ماده ای به نام کراتین پرمی شوند وآب و چربی خود را از دست می دهند .فسفولیپید موجود در آنها به گلیکـو لیپید ، کلستـرول و سرامیدها تبدیل می شود .در پایان حرکت به صورت لایه ای از سلولها ی مرده روی سطح پوست قرار می گیرند .
از سوی دیگر سلولهای جایگزین، سلولهای بزرگ ، جوان ونرم هستند که حاوی مقدار زیادی آب می باشند .با افزایش سن ، این لایه نازک شده و نگهداری رطوبت را برای پوست دچار مشکل می کند .
سرامیدها یک نقش حیاتی در قابلیت نگهداری رطوبت توسط پوست بازی میکنند که این مسئله می تواند در سنین کهولت و نیز در مقابل تابش مستقیم خورشید ، پوست را محافظت نماید .
در لایه اپیدرم یک عامل مرطوب کننده طبیعی به نام NMF وجود دارد . تماس طولانی مدت با مواد پاک کننـده قوی و تغییر شرایط آب و هوایی می تواند به کاهش میزان NMF منجر شده و پوست را شکننده و خشک کند .
برای پوستهای مسن و آسیب دیده ، موادی نظیر آلفا هیدروکسی اسیدها(AHA) ، می تواند ظاهرسالمتر و شادابتر ی به آن ببخشد .
درم :
لایه دوم یا درم ۵ تا ۷ برابر ضخیمتر از اپیدرم است و به وسیله یک غشاءپیوندی پایه به آن متصل شده است.درم از یک غشاء ضخیم ارتباطی تشکیل شده است که در حقیقت شبکه بهم بافته ای است از مویرگها ی خونی و لنفی ، رشته ها وپایانه های عصبی وحسی ، کلاژن و فیبرهای پروتئینی الاستینی که وظیفه آنها نگهداری و حفظ رشته های عصبی می باشد .فولیکول های مو ، مویرگهای خونی ، غده های چربی و عرق نیز در این لایه قرار دارند . وظیفه اصلی این لایه حفظ استحکام و ارتجاع پوست می باشد .
چرا درم مهم است ؟
– اپیدرم را به کمک شبکه وسیع وظریف مویرگها ی خونی خود ، تغذیه می کند .
– به کمک شبکه محکمی از کلاژن و رشته های پروتئینی الاستین، سبب استحکام بافت پوست می شود .
– خاصیت ارتجاعی و کشسانی پوست را تامین می کند .
– به عنوان یک منبع دخیره آب عمل می کند .
– پوست را در مقابل آسبهای مکانیکی محافظت می کند .
– نقش مهمی به عنوان یک گیرنده حسی ویک تنظیم کننده داخلی بازی می کند .
هیپودرم :
هیپودرم ،سومین و آخرین لایه پوست ،پوست را به بافتهای ماهیچه ای متصل می نماید.
این لایه به دلیل فراوانی سلولهای چربی، خاصیت ارتجاعی بسیار داشته و به عنوان ضربه گیر (مثل عملکرد فنرها در اتومبیل ) عمل می کند . ضربه گیری این ì ، نقش بسیار مهمی در حفظ و نگهداری مویرگهای خونی و پایانه های عصبی دارد .
کارشناس درمان زخم و استومی:عباس نبی تلفن: ۰۹۰۱۶۴۷۴۴۱۱